Ejercicio previo.
Antes
de continuar me gustaría que te contestases a estas 3 preguntas.
¿Tengo
hipertensión arterial?
|
Sí
|
|
No
|
|
|
|
|
|
|
|
¿Qué
creo que es?
|
|
En
caso de padecer de hipertensión arterial, ¿soy una paciente experta en mi hipertensión?
y ¿por qué sí o por qué no?
|
|
¿Qué es la hipertensión
arterial?
La
tensión arterial o la presión arterial se define como la fuerza que ejerce la
sangre sobre las paredes de las arterias.
Esta
presión depende de 3 factores:
·
De la frecuencia cardiaca (pulso) y a mayor
frecuencia, mayor presión.
·
Del volumen de sangre dentro de las arterias
y a mayor volumen, mayor presión.
·
Del calibre de las arterias y a menor
calibre, mayor presión.
Hablamos
de hipertensión cuando las cifras de la tensión sistólica o máxima es superior
a 140 mmHg y la tensión diastólica o mínima es superior a 90 mmHg en una
persona mayor de 18 años.
Y,
¿qué es la máxima o la mínima?
¿Crees
que la presión dentro de la manguera es la misma según absorbe o expulsa el
agua?.
Cuando
está absorbiendo agua, la presión dentro de la manguera baja.
Sería
la presión mínima o diastólica.
Cuando
está expulsando el agua, la presión dentro de la manguera sube.
Sería
la presión máxima o sistólica.
Nuestro
corazón es una bomba impelente expelente de sangre.
Cuando
impele la sangre es la diástole.
Cuando
expele la sangre es la sístole.
¿Cuál es la causa de la
hipertensión arterial?
La
hipertensión es de causa desconocida en el 90% de las ocasiones
¿Cómo diagnosticamos la
hipertensión arterial?.
La
distribución de la presión arterial en la población es irregular y la decisión
de hablar de hipertensión se ha de individualizar y consensuar.
No
se puede determinar que una persona padece de hipertensión por una sola medida.
Es
fácil determinar que una persona padece de hipertensión si siempre tiene la
tensión alta cuando se la tomamos en consulta y también es alta cuando la
paciente se la toma en su casa o en la
farmacia.
También
podemos decir que una persona no padece de hipertensión si siempre tiene la
tensión normal cuando se la tomamos en consulta y también es normal cuando ella
se la toma en su casa o en la farmacia.
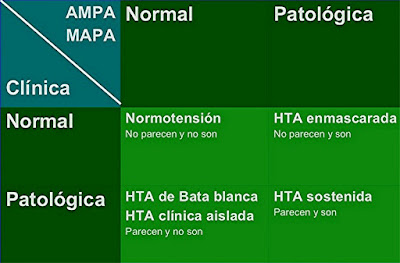
Pero
hay personas que en su casa la tiene normal y cuando acude a consulta la suele
tener alta. Es lo que llamamos hipertensión de “bata blanca”.
Y
hay personas que le sucede lo contrario. Cuando se la toma en su casa o en la
farmacia está alta, pero cuando se la tomamos en consulta la tensión está
normal. Es lo que llamamos hipertensión “enmascarada”.
Para
estos dos últimos casos tenemos dos herramientas.
Una
es el AMPA (automedida de la presión arterial).
La
paciente se toma la tensión durante una semana entera, por la mañana y por la
tarde de una forma determinada y el médico o la enfermera lo analiza y valora.
Le
colocamos a la paciente durante un día completo que irá registrando la tensión
durante 24 horas, tomándola cada 30 o 20 minutos.
Luego
el médico o la enfermera valoran este registro.
Combinando
estas circunstancias, diagnosticamos que una persona es hipertensa cuando
tienen la AMPA y la MAPA patológicas, independientemente de las cifras que le
tomemos cuando están en consulta.
La
hipertensión de “bata blanca” o la hipertensión ocasional o aislada no se
consideran como hipertensión.
Se
aconseja que midamos la tensión arterial a la población sana, para descartar
que tenga o no una medida anómala:
·
Cada 5 años a las menores de 40 años.
·
Cada 2 años a las mayores de 40 años.
Y
luego realizar la comprobación con AMPA o MAPA para diagnosticarlas como tales
¿Por qué es importante la
hipertensión?
La
acaban padeciendo una de cada tres mujeres.
Afecta
a más del 20% de la población de más de 40 años y a casi la mitad de las
personas mayores de 65 años.
Y
es importante porque puede acabar afectando al corazón, el cerebro, el riñón y
el ojo.
Es
un factor de riesgo de enfermedad cardiovascular mayor, junto con la diabetes,
el tabaquismo y la hipercolesterolemia.
También,
se ha descubierto que un buen control de la tensión arterial desde la edad
adulta, es un excelente preventivo de desarrollar una demencia cuando lleguemos
a la edad anciana.
¿Cuáles son sus síntomas?.
Los
síntomas dependen de órgano que afecta.
Cuando
se sube mucho la tensión podemos sentir:
·
Dolor de cabeza (cefalea)
·
Rubor y calor en la cara.
·
Vértigos.
·
Zumbidos en los oídos.
·
Visión borrosa.
·
Sangrado por la nariz.
·
Hemorragia subconjuntival.
·
Palpitaciones.
·
Falta de aire y cansancio (disnea).
·
Dolor en el pecho.
¿Cuáles son sus
complicaciones principales?
La
principal complicación es la crisis hipertensiva.
Podemos
ver una imagen muy ilustrativa del Dr Augusto Saldaña, que publica con el
nombre de “Chuleta de Osler”, donde vemos que esta emergencia afecta sobre todo
al corazón, pudiendo causar un infarto, y al cerebro, pudiendo causar un ictus
por hemorragia.
También,
la persistencia de una hipertensión no controlada provoca enfermedades en
importantes órganos del cuerpo:
·
A nivel del corazón pueden causar: anginas
de pecho, infartos de miocardio o miocardiopatias.
·
A nivel del cerebro pueden causar ictus hemorrágicos.
·
A nivel de los riñones pueden ocasionar
nefropatías con hematurias.
·
A nivel de los ojos pueden llegar a
ocasionar ceguera.
¿Qué pruebas deben hacerme
si sospechan que tengo hipertensión?
Comprobar
si tengo una hipertensión sostenida mediante la AMPA o la MAPA.
Verificar
si tengo otros factores de riesgo cardiovascular.
Cerciorarse
si tengo algún órgano afectado (corazón, riñón, cerebro y ojo).
Constatar
si tengo antecedentes familiares.
Explorar
mis hábitos de vida: alimentación, actividad física, tabaquismo o consumo de
alcohol.
Preguntar
por los medicamentos que tome.
Pesarme
y medirme para ver mi índice de masa corporal.
Realizarme
un electrocadiograma.
Hacerme
un análisis para ver si tengo diabetes, si tengo hipercolesterolemia, si tengo los
riñones funcionando adecuadamente, si el sodio y el potasio están bien.
Mirarme
el fondo del ojo.
Si
existe sospecha de complicaciones, hacerme una ecocardiografía (para ver como
funciona el corazón), una ecodoppler de las carótidas (para ver si la sangre me
llega bien al cerebro), un índice tobillo brazo (para ver si las arterias
fluyen bien en mis piernas).
¿Qué tratamientos hay?
Existe
multitud de medicamentos para bajar la tensión.
Hablaremos
de los más recomendados por seguridad y eficacia probada.
Como
dijimos al principio, la presión arterial depende de 3 factores:
·
De la frecuencia cardiaca (pulso) y a mayor
frecuencia, mayor presión.
·
Del volumen de sangre dentro de las arterias
y a mayor volumen, mayor presión.
·
Del calibre de las arterias y a menor
calibre, mayor presión.
Los
medicamentos principales actúan a estos tres niveles principalmente.
Los
más recomendados son los diuréticos que reducen el volumen de sangre,
eliminando líquidos por el riñón. Se pueden usar en todos los tipos de
hipertensión.
Los
que actúan sobre el calibre de las arterias son los que responden a las siglas
IECA (inhibidor de la enzima de conversión de la angiotensina) o a las siglas
ARA-II (antagonistas de recptores de angiotensina) y los antagonistas del calcio.
Los
que actúan sobre la frecuencia del corazón, son los beta-bloqueantes. Son más
eficaces en menores de 65 años y en pacientes con infarto de miocardio.
Si no padezco de hipertensión
arterial, ¿cómo puedo prevenirla?
Manteniendo
un peso adecuado con un IMC entre 20 y 25.
Hacer
una dieta adecuada del estilo de la dieta mediterránea, con un aporte adecuado
de sal y grasas saturadas.
Hacer
actividad física al menos durante 30 minutos de 3 a 5 días a la semana.
Hacer
un consumo prudente de alcohol.
Tener
cuidado con los medicamentos que consumo.
No
fumar, ni consumir drogas.
Consejos prácticos para el
control de la hipertensión y la prevención de las complicaciones.
Para
prevenir las complicaciones y las emergencias hipertensivas, se recomienda
lógicamente mantener la tensión arterial sistólica por debajo de 140 mmHg y la
tensión arterial diastólica por debajo de 90 mmHg.
Las
medidas no farmacológicas son más importantes que los mismos medicamentos y son
las que se aconsejan mantener toda la vida.
Entre
ellas tenemos:
·
Si tenemos sobrepeso u obesidad, reducir el
peso has llegar a tener un IMC normal (se calcula que por cada kg de peso que
se pierda, la tensión descenderá 1,5 mmHg).
·
Si tengo un consumo de alcohol de riesgo o
problema, reducir el consumo de alcohol a menos de 20 gramos al día.
·
Tener un consumo bajo de sal diario. No
pasar de 5 gramos/día, ya que la sal retiene líquidos y como consecuencia
aumenta la tensión arterial. La sal están en casi todos los alimentos
manufacturados.
·
Reducir el consumo de grasas saturadas.
·
Consumir aceite de oliva virgen y frutos
secos (nueces) en cantidades recomendadas.
·
Tener un consumo bajo de té, café y
chocolate.
·
Hacer una actividad física continuada y
adaptada a las condiciones y circunstancias de cada una. Podemos hacer
caminatas, ciclismo, natación, bailes, gimnasia,…, durante al menos 30 minutos,
al menos 3 días en semana.
Tomarse
la tensión arterial en su domicilio, de forma regular, con tensiómetro
homologado de brazo (no de muñeca), siguiendo las siguientes recomendaciones:
- Estar
sentada, relajada y en un ambiente tranquilo con el brazo sobre una mesa.
- Hacer
reposo previo de 10 a 30 minutos.
- Mejor
si ha orinado previamente.
- No
hacerlo recién comida.
- Utilizar
siempre el mismo aparato si es posible y hacerlo a horas similares.
- Evitar
la ropa que presione el brazo.
- Colocar
el manguito 2-3 cm por encima de la flexura del codo.
- Tomar
más de una medida, sin moverse del sitio, separadas 5 minutos una de otra.
- Usar
el mismo brazo y anotar el resultado.
Comentar
con su médico o enfermera dichos resultados. No cambiar el tratamiento acordado
con ellos.
Inicialmente
consultar cada 15 o 30 días hasta conseguir las cifras deseadas.
Una
vez alcanzados los objetivos y sin afectación de los órganos dianas, hacer
revisiones cada 6 o 12 meses.
¿Cuáles son mis objetivos
en salud?
Si
tengo más de 40 años y soy mujer, ¿tengo el objetivo de cuidarme y prevenir que
tenga una hipertensión arterial?.
¿Es
un objetivo puesto en mí, positivo, factible y concreto?.
Porque
los cuidados son más efectivos cuando se realizan como un hábito saludable
cuando todavía no estoy con la hipertensión.
Y
tras tener este objetivo, ¿qué cosas no voy a cambiar o dejar de hacer?.
Si
fumo, ¿dejo de fumar?.
Si
tengo un consumo alto de alcohol, ¿lo modero o lo dejo?.
Si
soy sedentario, ¿comienzo a hacer ejercicio físico?.
Si
no hago una dieta sano, ¿la mantengo o la dejo?
¿Qué
cosas estoy dispuesto a hacer y qué cosas voy a cambiar o a dejar de hacer para
mejorar mi hipertensión?.
¿Acudiré
a mis controles?
¿Seguiré
las recomendaciones que acuerdo con mi médico o mi enfermera?.
¿Le
contaré mis dudas, preocupaciones, cómo me afectan los medicamentos?.
Y,
¿valoro si con esto creo que voy a conseguir mis objetivos?. ¿Creo que estos
cambio tienen algún efecto beneficioso a corto plazo?. Y, ¿a largo plazo?.
Para
informarse:
El
17 de mayo es el Día Mundial de la Hipertensión.
Existen
muchas de las infografías para ilustrarnos e informarnos.
Un
ejemplo es la siguiente:
Juan Antonio García Pastor.
Médico
de Familia y Comunitaria del
Centro de Salud de Santa María de Guía.